Bớt giảm sắc tố phần lớn không gây hại cho sức khỏe hay tính mạng, nhưng lại ảnh hưởng nhiều đến tính thẩm mỹ, tác động lớn tới sự tự tin của chúng ta. Đặc biệt là khi vết bớt xuất hiện tại những vị trí dễ nhìn thấy trên cơ thể như khuôn mặt.
Mục lục bài viết
1. Bớt giảm sắc tố là gì?
Bớt giảm sắc tố là một tình trạng da đặc trưng bởi các vết rát màu trắng nhạt. Chúng thường có kích thước từ vài centimet hoặc còn lớn hơn, và có thể chiếm một phần diện tích nhất định của cơ thể. Loại da này thường có bờ không đều, đôi khi có thể hơi ngoằn ngoèo, nhưng ranh giới của chúng thường rõ ràng so với phần da xung quanh.
Mặc dù tên khoa học của bệnh là “Achromic naevus” (nghĩa là mất sắc tố), nhưng thực tế các vết rát này chỉ là giảm sắc tố và không gây mất sắc tố hoàn toàn như trong bệnh bạch biến. Các vết dát thường xuất hiện đơn lẻ và không có nhiều.
Thường thì bớt giảm sắc tố xuất hiện từ khi bạn mới chào đời hoặc trong giai đoạn thơ ấu. Chúng càng ngày càng rõ ràng và ổn định theo thời gian. Vị trí thường hay gặp nhất là trên thân mình, nhưng đôi khi cũng có thể thấy ở các chi khác hoặc bất kỳ bộ phận nào trên cơ thể.
2. Các loại rối loạn sắc tố da bẩm sinh:
2.1. Tăng sắc tố bẩm sinh:
Nguyên nhân dẫn đến tình trạng bớt tăng sắc tố là do sự bất thường của các tế bào sắc tố xuất hiện lạc chỗ trong giai đoạn phôi thai của thai nhi. Đây là một bệnh lý thường lành tính nhưng lại ảnh hưởng đến thẩm mỹ của da, gây cho trẻ cảm giác tự ti và ngại giao tiếp với xã hội. Có một số loại tăng sắc tố bẩm sinh phổ biến bao gồm:
– Bớt xanh (Nevus of Ota): Đây là một bệnh lý tăng sắc tố da bẩm sinh và lành tính, thường xuất hiện trên vùng mặt. Các vết bớt thường có màu nâu, nâu đen hoặc xanh đen, không nổi cao hơn bề mặt da xung quanh và không đi kèm với sự tăng sinh lông. Chúng có thể xuất hiện ở một bên hoặc cả hai bên mặt. Tuy tương đối hiếm, bệnh này thường gặp nhiều hơn ở phụ nữ.
– Bớt nâu (Cafe au lait): Đây cũng là một rối loạn tăng sắc tố da bẩm sinh của vùng mặt. Các vết bớt có màu nâu, có thể đồng nhất hoặc không đồng nhất, thường xuất hiện ở má và vùng thái dương. Căn nguyên gây bệnh vẫn chưa được rõ ràng. Hiện nay, các phương pháp điều trị vẫn còn hạn chế do bệnh thường có thể tái phát.
– Bớt xanh mông cổ: Đây là một loại bớt lành tính, thường xuất hiện ở vùng lưng, mông, đùi hoặc thân người, ít gặp trên vùng mặt. Chúng thường có màu xanh lam hoặc xanh xám và có hình dạng bất thường. Thường xuất hiện khi trẻ mới sinh hoặc ngay sau đó, tuy nhiên thường sẽ tự hết đi trong quá trình phát triển của trẻ.
Những loại bớt này, đặc biệt là bớt xanh, thường gây nên những vấn đề về ngoại hình, đặc biệt ảnh hưởng đến sự tự tin của trẻ. Điều quan trọng là chúng cần được theo dõi và quan tâm sớm để có giải pháp điều trị phù hợp.
2.2. Giảm sắc tố bẩm sinh:
Bớt giảm sắc tố, được gọi là achromic naevus hoặc naevus depigmentosus trong tiếng Anh, là một loại bớt bẩm sinh có đặc điểm là các vùng da màu trắng nhạt, có ranh giới rõ, kích thước từ vài centimet đến lớn hơn. Những đốm bớt giảm sắc tố thường có bờ không đều, thậm chí có thể hơi ngoằn ngoèo nhưng vẫn có ranh giới rõ ràng với vùng da bình thường. Chúng thường xuất hiện ngay từ khi sinh ra và dần rõ ràng hơn theo thời gian. Mặc dù vị trí thường gặp nhất của bớt giảm sắc tố là ở thân mình, nhưng cũng có thể thấy ở các vị trí khác trên cơ thể.
Cơ chế bệnh sinh của bớt giảm sắc tố liên quan đến đột biến khảm ở da, gây ra sự thay đổi trong dòng tế bào sắc tố. Điều này dẫn đến việc giảm sản xuất melanin, giảm số lượng tế bào sắc tố hoặc rối loạn quá trình vận chuyển các túi sắc tố đến tế bào sừng. Có nhiều dạng khác nhau của bớt giảm sắc tố bẩm sinh, bao gồm bớt giảm sắc tố đơn độc, bớt giảm sắc tố phân đoạn và bớt giảm sắc tố thành dải.
3. Nguyên nhân bị mất sắc tố da là gì?
Mất sắc tố da, hay còn gọi là trắng da, là một tình trạng khi da mất đi màu sắc tự nhiên do sự giảm thiểu hoặc mất hẳn sắc tố melanin. Có nhiều nguyên nhân khác nhau dẫn đến tình trạng này.
– Yếu tố di truyền: Một số trường hợp mất sắc tố da có thể do yếu tố di truyền. Những người có người thân trong gia đình mắc chứng trắng da thường có nguy cơ cao hơn.
– Tia tử ngoại: Tiếp xúc quá nhiều với ánh nắng mặt trời hoặc tia cực tím có thể là một nguyên nhân phổ biến dẫn đến mất sắc tố da. Đây là lý do tại sao nhiều người sống ở những vùng nhiều ánh nắng mặt trời thường có da mất sắc tố.
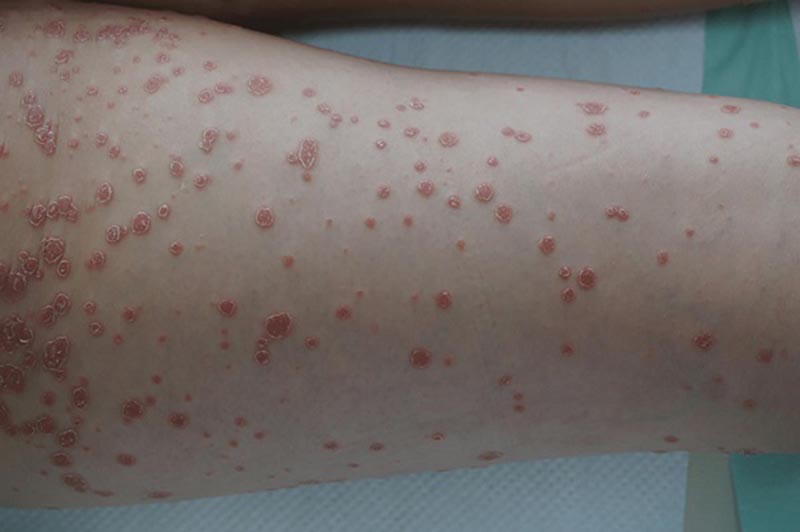
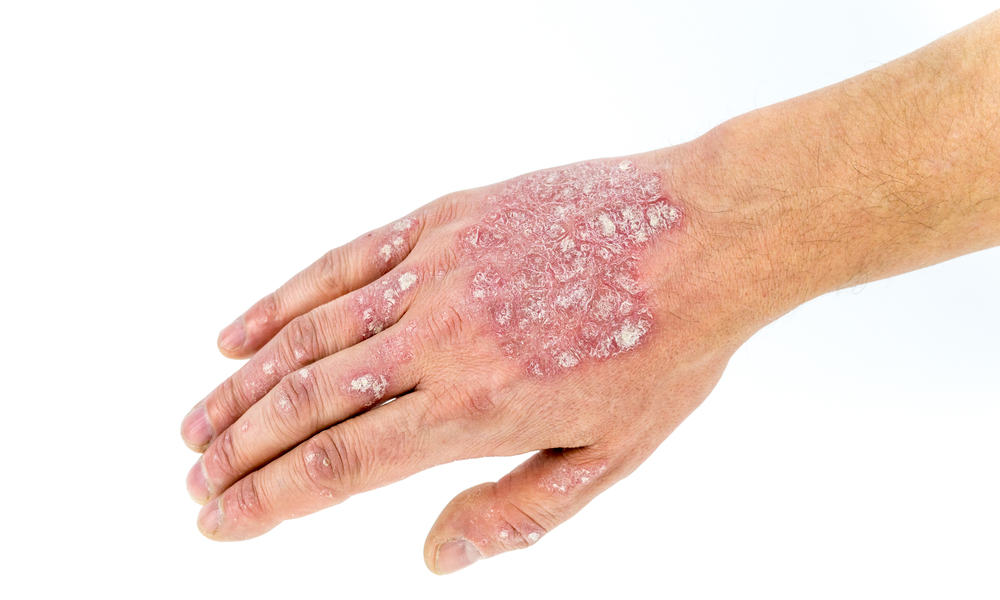
– Bệnh lý da: Một số bệnh lý da như bệnh lý tự miễn dịch, bệnh sởi, bệnh vẩy nến và nhiều bệnh lý da khác cũng có thể gây ra mất sắc tố.
– Hóa chất và dược phẩm: Sử dụng một số hóa chất hoặc thuốc có thể gây ra tình trạng mất sắc tố da. Điều này bao gồm cả việc sử dụng một số loại kem trị nám không rõ nguồn gốc hoặc các loại thuốc trị bệnh khác.
– Tuổi tác: Quá trình lão hóa tự nhiên cũng có thể dẫn đến mất sắc tố da. Càng lớn tuổi, càng dễ xuất hiện hiện tượng này.
– Stress và yếu tố tâm lý: Một tâm trạng căng thẳng kéo dài cũng có thể ảnh hưởng đến sản xuất melanin trong da.
– Sản xuất melanin bị gián đoạn: Một số tình trạng y tế như bệnh tiểu đường hoặc bệnh gan cũng có thể gây ra sự gián đoạn trong quá trình sản xuất melanin.
Nhưng cũng cần lưu ý rằng, một số trường hợp mất sắc tố da có thể là dấu hiệu của một bệnh lý nghiêm trọng khác. Do đó, khi gặp tình trạng này, nên tham khảo ý kiến của chuyên gia y tế để được tư vấn và điều trị phù hợp.
4. Điều trị bớt giảm sắc tố:
Các dạng giảm sắc tố, mặc dù không gây nguy hiểm cho sức khỏe, nhưng vẫn có thể tác động đáng kể đến thẩm mỹ. Điều này thường khiến các bệnh nhân có vết thương như vậy muốn tiến hành điều trị để làm giảm sự chênh lệch về màu sắc giữa vùng da bị ảnh hưởng và vùng da bình thường.
Quá trình điều trị các bớt giảm sắc tố thường dựa vào nguyên nhân cơ bản của bệnh. Việc khôi phục sắc tố thành công thường có thể được xác định sớm, thông qua việc loại bỏ các tác nhân gây hại, tránh tiếp xúc với ánh nắng mặt trời, sử dụng kem chống nắng và thực hiện các biện pháp điều trị phù hợp.
Tuy nhiên, đáng chú ý rằng việc khôi phục sắc tố có thể không thực hiện được trong trường hợp các tình trạng bẩm sinh hoặc do yếu tố di truyền (khi có liên quan đến các khuyết tật di truyền). Trong trường hợp này, điều trị bằng liệu pháp có thể hữu ích để thúc đẩy quá trình tái tạo sắc tố. Các phương pháp này có thể bao gồm sử dụng thuốc, ứng dụng đèn chiếu hoặc cả thủ thuật phẫu thuật.
4.1. Điều trị bằng thuốc:
Corticosteroid tại chỗ là loại thuốc được sử dụng ở liều thấp để điều trị nhiều tình trạng giảm sắc tố da. Chúng có tác dụng đẩy nhanh quá trình tái tạo sắc tố. Sự kết hợp giữa corticosteroid và đèn chiếu cũng mang lại kết quả ấn tượng. Tuy nhiên, việc sử dụng corticosteroid toàn thân thì hiếm khi được áp dụng trong việc điều trị các chứng tăng sắc tố da như bệnh bạch biến. Nó giúp ngăn chặn quá trình tiến triển nhanh chóng của tổn thương da.
Thuốc ức chế calcineurin tại chỗ là nhóm chất điều hòa miễn dịch (bao gồm tacrolimus và pimecrolimus) cũng được sử dụng như thuốc đầu tay. Tacrolimus ức chế tổng hợp và giải phóng các cytokine tiền viêm, từ đó bảo vệ các tế bào hắc tố khỏi tác động của tế bào T và tế bào mast. Khác với corticosteroid, tacrolimus không gây teo da và không tạo ra vân màu. Do đó, nó thích hợp để điều trị các tình trạng giảm sắc tố trên khuôn mặt.
Vitamin D cũng đóng vai trò quan trọng trong việc điều chỉnh sắc tố da. Nó tăng quá trình hình thành hắc tố bằng cách tăng hàm lượng tyrosinase trong tế bào hắc tố, giúp ngăn ngừa hiện tượng tử vong tế bào.
Đối với các trường hợp bị nhiễm nấm, thuốc chống nấm được sử dụng rộng rãi. Có các loại thuốc dạng bôi như dầu gội đầu chứa selen sulfide, thuốc mỡ Ketoconazole 1% hoặc 2%, kẽm pyrithione. Các loại thuốc uống như Fluconazole và Itraconazole cũng được sử dụng trong quá trình điều trị ngắn hạn.
Thuốc uống Isotretinoin được dùng để điều trị các tình trạng như mụn trứng cá do vi khuẩn propionibacterium gây ra.
4.2. Quang trị liệu:
Sử dụng tia cực tím dải hẹp B (NBUVB) và tia cực tím psoralen A (PUVA) là hai phương pháp điều trị hiệu quả cho bệnh bạch biến. Tuy nhiên, có sự ưa chuộng lớn hơn đối với NBUVB, vì nó mang lại nhiều lợi ích hơn so với PUVA.
NBUVB hoạt động bằng cách chiếu tia cực tím dải hẹp B lên da. Loại tia này có bước sóng nằm trong khoảng 311-312 nanômét, đây là phổ tia cực tím phù hợp nhất để điều trị bệnh bạch biến. Phương pháp này được ưa chuộng bởi hiệu quả và ít tác dụng phụ.
Trong khi đó, PUVA sử dụng psoralen, một chất dẫn tia cực tím, kết hợp với tia cực tím A. Phương pháp này có thể mang lại hiệu quả, nhưng cũng tiềm ẩn nhiều tác dụng phụ hơn do việc sử dụng psoralen toàn thân. PUVA không được khuyến nghị đối với trẻ em và phụ nữ mang thai.